Il mal di schiena è una delle patologie più comuni nella popolazione generale con un picco nella mezza età e nei soggetti che praticano sport specifici o lavori pesanti. La lombalgia può essere manifestazione di diverse condizioni patologiche come ad esempio ernia del disco, spondilolistesi o fratture vertebrali ed è molto elevata la percentuale di cronicizzazione e recidive, espressione della combinazione di numerosi fattori psicologici, biologici e sociali. Il dolore alla schiena è spesso associato ad altri sintomi più o meno severi come dolore all’intero arto inferiore, parestesie, formicolio, limitazione delle attività sportive o lavorative, ecc. Il trattamento più adeguato per il mal di schiena varia in base a numerose caratteristiche del paziente e della condizione e, in generale, può includere la fisioterapia o l’intervento chirurgico.
Epidemiologia
Il mal di schiena è una delle condizioni patologiche più comuni e maggiormente osservate dai professionisti della salute e della riabilitazione. I diversi studi affermano che circa due terzi della popolazione soffre di lombalgia ad un certo punto della propria ed è una delle principali cause di limitazione delle attività e di assenza dal lavoro. Si ritiene che la prevalenza di mal di schiena nella popolazione generale varia dal 10% al 30%, con una prevalenza una tantum nel corso della propria vita di circa il 65-80%. Questa aumenta con l’età con un picco nei soggetti di età compresa tra i 40 e 70 anni, con un recente incremento anche nelle popolazioni più giovani, probabilmente a causa di un maggior coinvolgimento in attività sportive pesanti o a causa dell’eccesiva sedentarietà.
Tale condizione è generalmente autolimitante (tende, cioè, a risolversi in maniera spontanea), ma in numerosi casi può diventare estremamente invalidante o cronicizzarsi. I numerosi studi, infatti, riportano che circa il 60% dei pazienti con mal di schiena continuerà ad avere dolore o recidive frequenti dopo un anno dall’esordio del primo episodio: la cronicità della lombalgia deriva dall’interazione di numerosi elementi biologici, psicologici e sociali.
Eziologia
Le strutture che costituiscono la colonna lombare comprendono numerose strutture anatomiche come muscoli, legamenti, tendini, faccette articolari, fascia, nervi, arterie, vertebre e dischi intervertebrali, tutti soggetti a fattori di stress biochimici, degenerativi e traumatici. In altre parole, tutte queste componenti possono essere fonte di dolore alla zona lombare ed è un processo complesso riuscire a distinguere quale, nello specifico, sia la causa dello sviluppo del mal di schiena. Sicuramente un esame fisico accurato che includa anche un’approfondita anamnesi del paziente, in associazione ad eventuali esami strumentali, aiuteranno il professionista nella comprensione della condizione del soggetto.
Tra le diverse cause del mal di schiena, possiamo individuare:
- Patologie che interessano il disco intervertebrale, come una discopatia degenerativa (con disidratazione e assottigliamento del disco e successiva riduzione di spazio tra le vertebre) o una vera e propria protrusione o ernia del disco (che prevede la rottura dell’anello fibroso e la conseguente fuoriuscita di materiale dal nucleo polposo). Queste compromettono la funzionalità del disco con effetti assorbimento degli urti e la resistenza alle sollecitazioni funzionali. Le cause possono essere ricercate nel fisiologico processo di invecchiamento o possono essere collegate a sforzi ripetitivi ed eccessivi.
- Trigger point e dolore miofasciale. I trigger point sono dei punti iperirritabili all’interno di una fascia tesa di un muscolo che, quando attivati, provocano una risposta sintomatica al dolore. Questi portano al cosiddetto dolore miofasciale che interessa la zona lombare.
- Artrosi o spondilosi, cioè alterazioni degenerative della colonna lombare.
- Spondilolistesi, cioè lo scivolamento di una vertebra sull’altra causato da degenerazione delle faccette articolari posteriori e/o del disco intervertebrale oppure da traumi, carichi ripetitivi e stress eccessivi che portano ad instabilità della colonna vertebrale.
- Stenosi lombare, ovvero una condizione in cui è presente una diminuzione dello spazio del canale vertebrale causato da cambiamenti degenerativi della colonna lombare.
- Frattura vertebrale, dovuta a traumi (come cadute da altezze elevate o incidenti automobilistici) o ad una condizione di maggiore fragilità dell’osso (osteoporosi) per cui anche un banale movimento può portare ad una lesione della vertebra.
- Sindrome della cauda equina, una compressione dei nervi che si trovano nella parte finale del midollo spinale che causa grave disabilità e necessita di un rapido intervento chirurgico.
- Altre cause specifiche ma più rare come tumori o infezioni.
È utile specificare che in circa l’85% dei pazienti con mal di schiena si parla di lombalgia aspecifica, ovvero casi in cui non è possibile identificare una specifica causa che dia origine al dolore.
Fattori di rischio
Come già accennato, all’origine del mal di schiena e nella sua cronicizzazione nel tempo intervengono numerosi elementi che in interazione tra loro aumentano la probabilità che si sviluppi lombalgia o che questa si riproponga nel tempo. Tra i numerosi fattori di rischio associati al dolore alla schiena, è possibili individuare:
- Età
- Sovrappeso o obesità
- Lavori manuali o pesanti che richiedono sollevamenti continui o vibrazioni ripetute
- Sport specifici ad elevata intensità
- Episodi di lombalgia precedenti
- Sedentarietà
- Fattori genetici
- Fattori psicologici come ansia e depressione
Caratteristiche e Sintomi
Come già esposto nei paragrafi precedenti, il mal di schiena è espressione di diverse condizioni patologiche più o meno severe. A seconda della patologia e delle strutture anatomiche interessate il dolore può assumere diverse connotazioni: questo può essere intermittente o continuo, il paziente può descriverlo come sensazione di bruciore, di scossa o fitta, può essere esacerbato da specifiche attività e posture (come la deambulazione, la flessione in avanti, la posizione seduta o alzarsi da una sedia, ecc) e alleviato da altre situazioni (come ad esempio la posizione supina). In molti casi il dolore non è limitato alla zona lombare e alla colonna ma può irradiarsi al gluteo e all’arto inferiore fino ad arrivare al piede, come accade ad esempio nella sciatica. Posso essere riferiti sintomi associati come intorpidimento, formicolio, scosse o rigidità e limitazione funzionale. In alcuni casi è fondamentale anche un approfondito esame neurologico per escludere un coinvolgimento del sistema nervoso.
In ogni caso comunque genera disabilità più o meno significativa e può portare il paziente a ridurre, evitare o, in casi più gravi, anche interrompere le attività della vita quotidiana e le attività sportive. In questo contesto giocano un ruolo fondamentale i fattori psicologici, poiché l’ansia della malattia o la paura del movimento conducono il soggetto ad evitare tutte quelle situazioni che possono esacerbare la condizione patologica con un’estrema preoccupazione per la propria salute e sfiducia nel percorso di recupero. È ovvio che risulta fondamentale un lavoro su questi elementi per far sì che il percorso di riabilitazione possa essere realmente d’aiuto al paziente.
Nell’ambito delle caratteristiche e dei sintomi del mal di schiena lombare è necessario un accenno a quelle che vengono definite “red flags” o bandiere rosse, ovvero degli elementi riferiti dal soggetto o osservati dal professionista che fungono da campanello d’allarme per condizioni cliniche più gravi associate alla lombalgia, come ad esempio i tumori o severe patologie cliniche. Infatti, in presenza di fattori come alterazioni del controllo della vescica o dell'intestino (incontinenza urinaria e/o fecale), febbre alta, dolore a riposo o dolore notturno, anestesia della sella, rapida perdita di peso, il professionista che sta eseguendo la valutazione deve tempestivamente considerare l’ipotesi di invio ad uno specialista per i controlli del caso.
Con il termine “yellow flags” (bandiere gialle), invece, facciamo riferimento a tutti quei fattori di rischio che potrebbero aumentare la probabilità di cronicizzazione della condizione. Tra questi troviamo fattori psicologici ed emotivi come:
- Ansia
- Depressione
- Catastrofismo
- Paura del movimento
- Insoddisfazione lavorativa
- Bassa soglia del dolore
- Status socioeconomico
Imaging
Parlare di esami strumentali nell’ambito del mal di schiena prevede un discorso specifico ed articolato. In generale è possibile affermare che un esame clinico approfondito e attento, che prenda in considerazione tutte le variabili in gioco è, nella stragrande maggioranza dei casi, sufficiente per comprendere la condizione del paziente ed indicare il percorso di trattamento più opportuno.
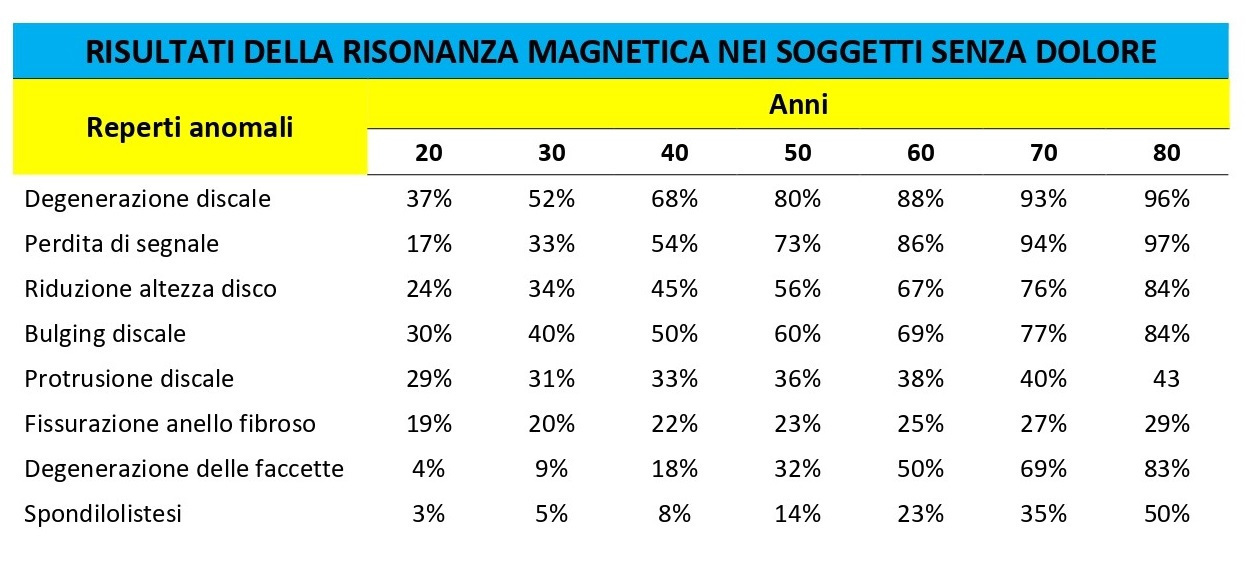
Dalle linee guida emerge che l’imaging è necessario in presenza di deficit neurologici severi o progressivi, condizioni particolarmente gravi o in presenza di red flags rilevate. Questo, però, non è quello che avviene nella quotidianità: infatti vi è un elevatissimo tasso di utilizzo di esami strumentali per il mal di schiena, un elevato tasso di reperti anomali in soggetti asintomatici (come ad esempio protrusioni e discopatie) e una scarsa correlazione, nella maggior parte dei casi, tra sintomi e riscontri radiologici.
In generale in presenza di mal di schiena il medico può indicare al paziente di eseguire una radiografia per escludere eventuali fratture o altre condizioni, una risonanza magnetica per valutare lo stato dei tessuti molli (come i legamenti o i dischi intervertebrali) oppure una tac qualora non fosse possibile utilizzare la risonanza (ad esempio nei casi di claustrofobia o se il paziente è portatore di pacemaker).
In assenza di particolari condizioni, le linee guida internazionali e le più importanti associazioni a livello mondiale, sconsigliano l’utilizzo di risonanza magnetica nella lombalgia aspecifica o non persistente indicandola, invece, nei casi in cui il paziente non abbia tratto beneficio da un periodo di trattamento conservativo.
Trattamento
La gestione del mal di schiena varia da caso a caso ed è delineata sulla base della patologia sottostante e delle caratteristiche specifiche dei pazienti. In moltissimi casi è sufficiente un trattamento di tipo conservativo che permette un recupero completo della condizione senza essere sottoposti ad un intervento chirurgico. Questo include generalmente:
- Educazione del paziente: vengono illustrate le caratteristiche specifiche della propria patologia con un focus più ampio sulle attività da limitare o modificare per non esacerbare la condizione, escludendo il riposo assoluto se non espressamente necessario. Gestire le preoccupazioni del paziente e le sue convinzioni errate porterà ad una partecipazione attiva dello stesso all’intero percorso di riabilitazione e ad una maggiore aderenza al trattamento necessario.
- Fisioterapia: fondamentare per la gestione del mal di schiena, a prescindere dalla causa sottostante. Questa può essere indispensabile all’interno del più ampio trattamento conservativo o necessaria dopo un intervento chirurgico qualora la condizione patologica lo richiedesse. Il fisioterapista svolge, infatti, un ruolo fondamentale nella gestione della lombalgia poiché, attraverso tecniche specifiche di terapia manuale (tra cui mobilizzazioni, manipolazioni e tecniche miofasciali per la muscolatura), permette la riduzione graduale della sintomatologia, il recupero della mobilità e quindi il rientro a tutte le attività precedentemente svolte dal paziente. In questo contesto è d’obbligo far riferimento all’importanza della rieducazione posturale che permette di lavorare sulla postura e quindi sulla posizione del corpo, utile anche per evitare uno sviluppo cronico del dolore e le recidive, molto comuni quando parliamo di mal di schiena.
- Esercizio terapeutico: necessario nella gestione del dolore alla zona lombare poiché permette di recuperare la piena funzionalità e il range completo di movimento attraverso un lavoro mirato alla muscolatura con l’introduzione di carichi graduali per il rinforzo muscolare, il recupero della forza, la gestione della stabilità, della coordinazione e del controllo motorio. Gli esercizi, dunque, aiutano a ridurre la sintomatologia e la disabilità associata e a migliorare lo stato di benessere generale del paziente.
- Farmaci: se prescritti dal medico di riferimento alcuni farmaci antinfiammatori non steroidei (FANS) o miorilassanti potrebbero aiutare ad alleviare la sintomatologia nel breve termine.
- Infiltrazioni: la letteratura a tal proposito non riporta riscontri positivi sui sintomi dolorosi ma alcuni tipi di infiltrazioni potrebbero essere indicate nei casi di radicolopatia (come ad esempio un’infiammazione del nervo sciatico).
Quando il trattamento conservativo non aiuta nella gestione del dolore e non apporta benefici alla sintomatologia del paziente dopo un periodo di tempo o quando la condizione è particolarmente severa e le caratteristiche lo richiedono, è possibile che venga indicato un trattamento chirurgico (come ad esmpio la microdiscectomia o l'artrodesi lombare) per migliorare la funzionalità e alleviare il dolore, riducendo la disabilità e le limitazioni. A prescindere dalla tipologia di operazione subita verrà indicata la necessità di un percorso di riabilitazione post-chirurgica al fine di recuperare la forza e la flessibilità muscolare, ristabilire la gamma completa di movimento e lavorare sulla prevenzione delle recidive attraverso la rieducazione posturale associata a specifici esercizi individualizzati.
MESSAGGIO
Non riesci a risolvere il mal di schiena? Il dolore lombare ti limita nelle tue attività? Contattami per risolvere il tuo problema. Lo studio di Fisioterapia si trova a Pescara
A I Tsirikos , E G Garrido. Spondylolysis and spondylolisthesis in children and adolescents. J Bone Joint Surg Br. 2010 Jun;92(6):751-9.
Andrew J Schoenfeld, Bradley K Weiner. Treatment of lumbar disc herniation: Evidence-based practice. Int J Gen Med. 2010 Jul 21;3:209-14.
Andrew W Tarulli, Elizabeth M Raynor. Lumbosacral radiculopathy. Neurol Clin. 2007 May;25(2):387-405.
Brian A Casazza. Diagnosis and treatment of acute low back pain. Am Fam Physician. 2012 Feb 15;85(4):343-50.
Brit Long, Alex Koyfman, Michael Gottlieb. Evaluation and management of cauda equina syndrome in the emergency department. Am J Emerg Med. 2020 Jan;38(1):143-148.
Chris Maher, Martin Underwood, Rachelle Buchbinder. Non-specific low back pain. Lancet. 2017 Feb 18;389(10070):736-747.
D Hoy, P Brooks, F Blyth, R Buchbinder. The Epidemiology of low back pain. Best Pract Res Clin Rheumatol. 2010 Dec;24(6):769-81.
Derek J Emery, Kaveh G Shojania, Alan J Forster, Naghmeh Mojaverian, Thomas E Feasby. Overuse of magnetic resonance imaging. JAMA Intern Med. 2013 May 13;173(9):823-5.
Devon I Rubin. Epidemiology and risk factors for spine pain. Neurol Clin. 2007 May;25(2):353-71.
Gen Inoue, Masayuki Miyagi, Masashi Takaso. Surgical and nonsurgical treatments for lumbar spinal stenosis. Eur J Orthop Surg Traumatol. 2016 Oct;26(7):695-704.
Jason McCarthy, Amy Davis. Diagnosis and Management of Vertebral Compression Fractures. Am Fam Physician. 2016 Jul 1;94(1):44-50.
Joshua Scott Will, David C Bury, John A Miller. Mechanical Low Back Pain. Am Fam Physician. 2018 Oct 1;98(7):421-428.
M C Jensen, M N Brant-Zawadzki, N Obuchowski, M T Modic, D Malkasian, J S Ross. Magnetic resonance imaging of the lumbar spine in people without back pain. N Engl J Med. 1994 Jul 14;331(2):69-73.
N V Todd. The surgical treatment of non-specific low back pain. Bone Joint J. 2017 Aug;99-B(8):1003-1005.
Nebojsa Nick Knezevic, Kenneth D Candido, Johan W S Vlaeyen, Jan Van Zundert, Steven P Cohen. Low back pain. Lancet. 2021 Jul 3;398(10294):78-92.
Roger Chou. Pharmacological management of low back pain. Drugs. 2010 Mar 5;70(4):387-402.
S D Boden, D O Davis, T S Dina, N J Patronas, S W Wiesel. Abnormal magnetic-resonance scans of the lumbar spine in asymptomatic subjects. A prospective investigation. J Bone Joint Surg Am. 1990 Mar;72(3):403-8.
W Brinjikji, P H Luetmer, B Comstock, B W Bresnahan, L E Chen, R A Deyo, S Halabi, J A Turner, A L Avins, K James, J T Wald, D F Kallmes, J G Jarvik. Systematic literature review of imaging features of spinal degeneration in asymptomatic populations. AJNR Am J Neuroradiol. 2015 Apr;36(4):811-6.

